脳神経外科(脊椎脊髄センター)
特色
脳神経外科は、中枢神経である脳と脊髄、さらにその中枢神経に繋がっている末梢神経に関わる疾患を治療対象とします。英語圏で脳神経外科に相当する診療科はneurosurgeryであり、直訳すると神経外科となります。日本に開設されるにあたり精神神経科と混同されるとの考えから、脳神経外科と命名され今日に至っています。一般的に我が国では脳のみを対象とする様なイメージがありますが、諸外国では脊髄や末梢神経に関わる脊椎脊髄疾患の診療実績が、その7割にのぼるとされています。
当院では脳卒中や頭部外傷のみならず、高齢化社会で増加する一方の脊椎脊髄疾患の治療に注力し、これに起因する手足の痛みや痺れ、さらに麻痺に対応した治療を行なっていきます。従来日本では整形外科が主体となって治療してきた分野ですが、現在その専門医制度は、整形外科と脳神経外科両方から同一ライセンスを取得する様になっております。
手術件数
(2021年1月~12月 脊椎脊髄疾患 手術合計 313件)
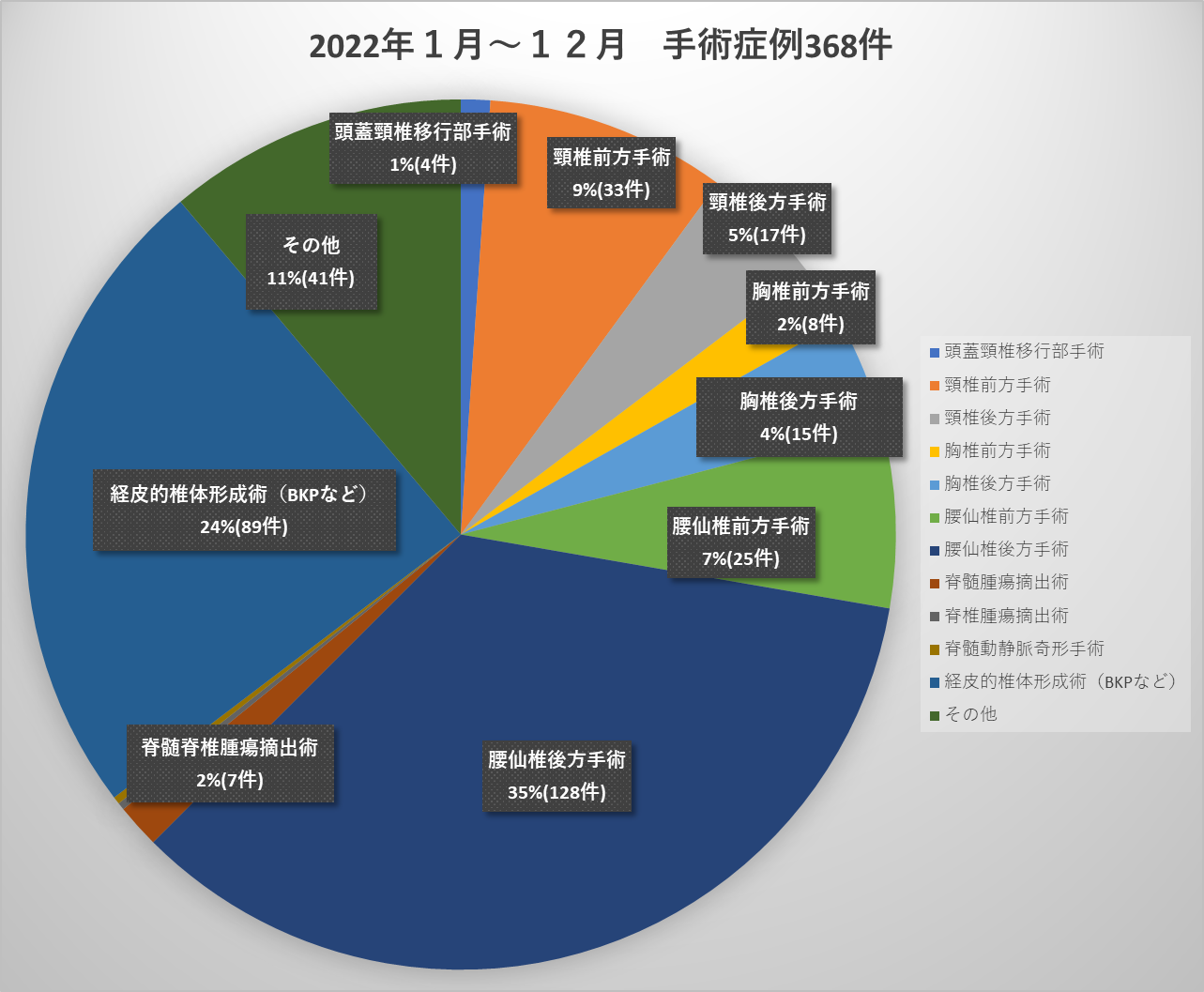
【内訳】
頭蓋頸椎移行部手術 4件
頸椎前方手術 33件
頸椎後方手術 17件
胸椎前方手術 8件
胸椎後方手術 15件
腰仙椎前方手術 25件
腰仙椎後方手術 128件
脊髄腫瘍摘出術 6件
脊椎腫瘍摘出術 1件
脊髄動静脈奇形手術 1件
経皮的椎体形成術(BKPなど) 89件
その他 41件
(注 2022年1月~12月 脳神経外科手術総数(脳外科一般+脊椎脊髄疾患) 390件
2021年1月~12月 脳神経外科手術総数(脳外科一般+脊椎脊髄疾患) 355件 )
診療担当表
脳神経外科(脊椎脊髄センター)
| 月 | 火 | 水 | 木 | 金 | 土 | ||
|---|---|---|---|---|---|---|---|
| 午前 | 8診 | 岩月 | 森脇 | 岩月 | 藤原(翔) | 井間 | 井間 |
| 11診 | 2・4週 田淵 | ||||||
| 午後 | 8診 | 岩月 ※完全予約 |
森脇 ※完全予約 |
藤原(翔) ※完全予約 |
藤原(翔) ※完全予約 |
井間 | |
医師紹介
脳神経外科 部長
岩月 幸一

-
出身大学 徳島大学医学部(昭和63年卒業) 専門 脳神経外科
脊椎脊髄外科資格・認定医 日本脳神経外科学会専門医、指導医
脊椎脊髄外科認定医
日本脊髄外科学会指導医
医学博士
脳神経外科 医長
森脇 崇

-
出身大学 香川大学医学部
大阪大学大学院医学系研究科専門 脊椎脊髄外科
UBE脊椎内視鏡手術(腰椎椎間板ヘルニア、腰部脊柱管狭窄症)
成人脊柱変形(首下がり症、腰曲がり症、変性側弯症)資格・認定医 医学博士(大阪大学)
脊椎脊髄外科専門医
日本脊髄外科学会認定医・指導医受賞 2019年9月 第26回脊椎・脊髄神経手術手技学会 Best presentation賞
2021年10月 第83回近畿脊髄外科研究会 優秀演題
2023年10月 第87回近畿脊髄外科研究会 優秀演題
2024年12月 WORLD SPINE 10, Bandung-West JAVA-INDONESIA
BEST ORAL PRESENTER NOMINATED (1st Runner Up of The Oral Presentation)関連リンク 大阪中央病院 https://osaka-centralhp.jp/departments/neurosurgery/
UBE脊椎内視鏡手術解説 https://meditake.jp/?p=1749&preview=1&_ppp=99c693389d
関節が痛い https://www.kansetsu-itai.com/doctor/doc352.php
脳神経外科 医長
藤原 翔

-
出身大学 大阪大学医学部 職歴 大阪労災病院
医誠会病院
大阪脳神経外科病院
大手前病院
大阪大学医学部付属病院
河内総合病院
大阪大学脳神経外科特任研究員専門 脳神経外科
脊髄脊椎外科資格・認定医 日本脳神経外科学会専門医・指導医
日本脊髄外科学会認定医
日本脊髄外科学会・日本脊椎脊髄病学会認定 脊椎脊髄外科専門医所属学会 日本脳神経外科学会
日本脊髄外科学会
North American Spine Society
日本脊椎・脊髄神経手術手技学会
日本骨粗鬆症学会
日本脊髄障害医学会
脳神経外科 医員
井間 博之

-
出身大学 大阪大学医学部 専門 脳神経外科
脊髄脊椎外科
脳血管内治療資格・認定医 日本脳神経外科学会指導医・専門医
日本脳神経血管内治療学会専門医
日本脳卒中学会認定脳卒中指導医・専門医所属学会 日本脳神経外科学会
日本脊髄外科学会
日本脊椎・脊髄神経手術手技学会
日本脳神経血管内治療学会
日本脳卒中学会
日本頭痛学会
診療内容のご紹介
1.脊椎手術に関する最新医療設備の導入(先端医療:脊椎ロボット支援下手術)
ロボットナビゲーション(日本国内最新機器)、脊椎専用ベッド、Oarm、Carm 手術支援機器、超音波メス、高性能顕微鏡
術中の正確な患者さんデータをOarmで取得し、そのデータをリアルタイムでロボットナビゲーションシステムへ反映し、正確で安全な手術を実施しています。

【業績】
① 2023年 第38回日本脊髄外科学会 ランチョンセミナー
「Robotic Navigation Systemの現状と展望」
座長:部長 岩月幸一、演者:医長 藤原 翔

2.低侵襲手術手技の導入
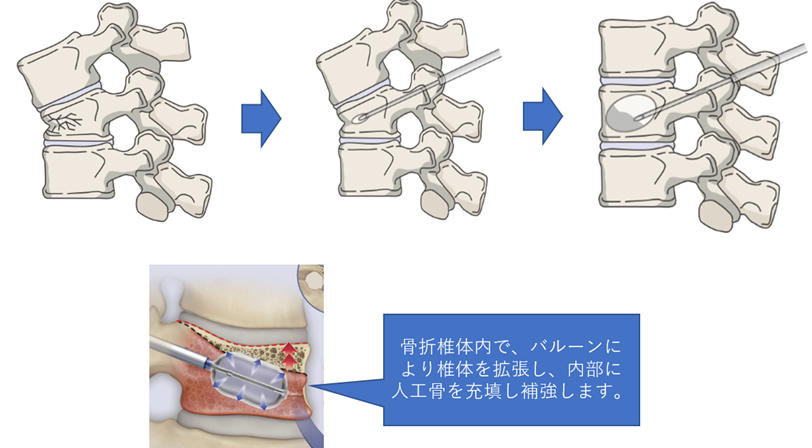
#1 経皮的椎体形成術 BKP, VBS, Vertebroplasty
(適応:脊椎圧迫骨折)
脊椎圧迫骨折(急性期~亜急性期)により疼痛が高度な場合に、骨折した椎体骨内部に人工骨を充填し安定化をはかることで疼痛が早期に改善します。それにより、高齢の方でも早期の離床が可能となります。
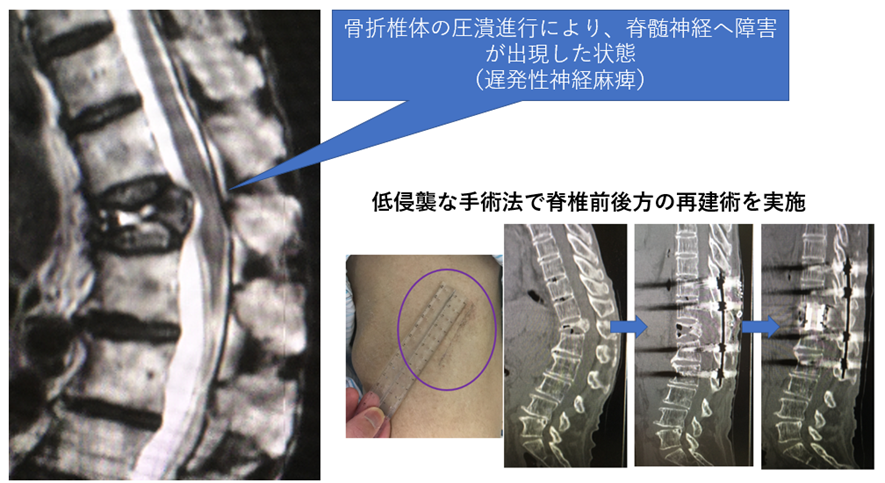
#2 脊椎破裂骨折、重症骨粗鬆性椎体骨折に対する低侵襲脊椎前後方固定術
(適応:脊椎破裂骨折、遅発性神経麻痺)
脊椎破裂骨折、椎体骨折後の偽関節;脊椎椎体骨折のうち、骨折の程度は高度な場合や、骨折椎体の安定化が得られない状態 となると、脊椎椎体骨が不安定であり、歩行困難や腰痛、下肢痛の要因となることがあります。高度な脊椎椎体の不安定性に対しては、脊椎の前後方からの安定化を得るための脊椎再建術を行います。
【業績】
① 重症骨粗鬆症性椎体骨折に対する脊椎再建術 第38回日本脊髄外科学会
The 14th Annual Meeting of Asia Spine 合同開催
2023.6.15 名古屋 シンポジウム1 森脇 崇
② OVF治療選択を語ろう(札幌) 特別講演 「椎体形成術の術式選択と実際の手術手技について」 2022.9月 藤原 翔
③ 第2回椎体形成を語る会(東京) 講演 「椎体形成術の術式選択と実際の手術手技について」 2022年12月 藤原 翔
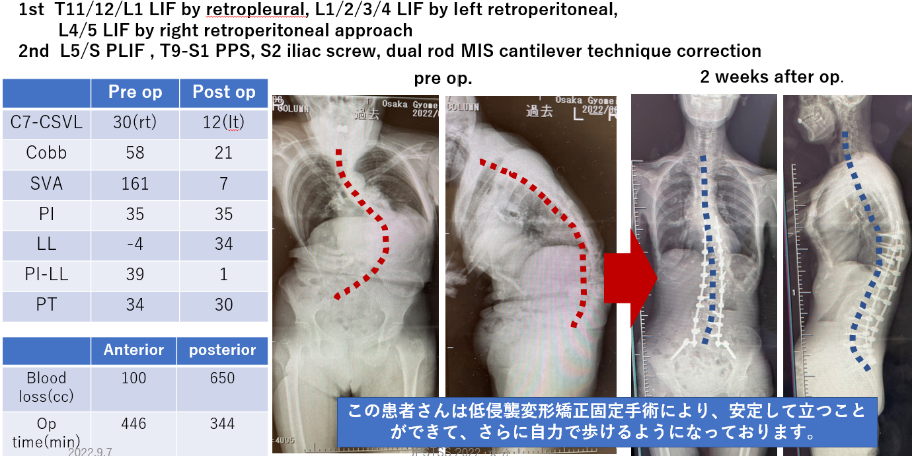
#3 低侵襲手術手技(胸椎腰椎前側方進入手術LIF, PPS)による変形矯正固定
(適応:成人脊柱変形)
姿勢異常(腰曲がり症、立位困難、首下がり症)による歩行困難を主とし、難治性慢性腰背部痛、消化管症状(逆流性食道炎、食道裂孔ヘルニア等)などを呈する成人脊柱変形に対して、低侵襲手術手技(局所展開胸椎、腰椎前側方矯正固定手術、経皮的後方固定術)を駆使して従来の骨切り、骨移植を主とした変形矯正固定術ではなく、低侵襲手術技術と上記の最新医療機器を用いた低侵襲変形矯正固定術によっても良好な術後経過を提供できております。
【業績】
① 2023年 第38回日本脊髄外科学会 ランチョンセミナー
「cMIS 成人脊柱変形-膜と層を意識した微小脊椎外科解剖を基礎にして-」
演者:医長 森脇 崇

② 成人脊柱変形に対するFrom Thoracic cMIS と From Lumbar cMIS
第38回日本脊髄外科学会
The 14th Annual Meeting of Asia Spine 合同開催
2023.6.15 名古屋 口演 森脇 崇
③ Takashi Moriwaki
Minimally invasive adult spinal deformity surgery with LIF to thoracolumbar junction
The 29th Annual Meeting of the Japan Society for the Study of Surgical Technique for Spine and Spinal Nerves(JPSTSS)
2022.9.3 Ohita, oral presentation , Symposium 6
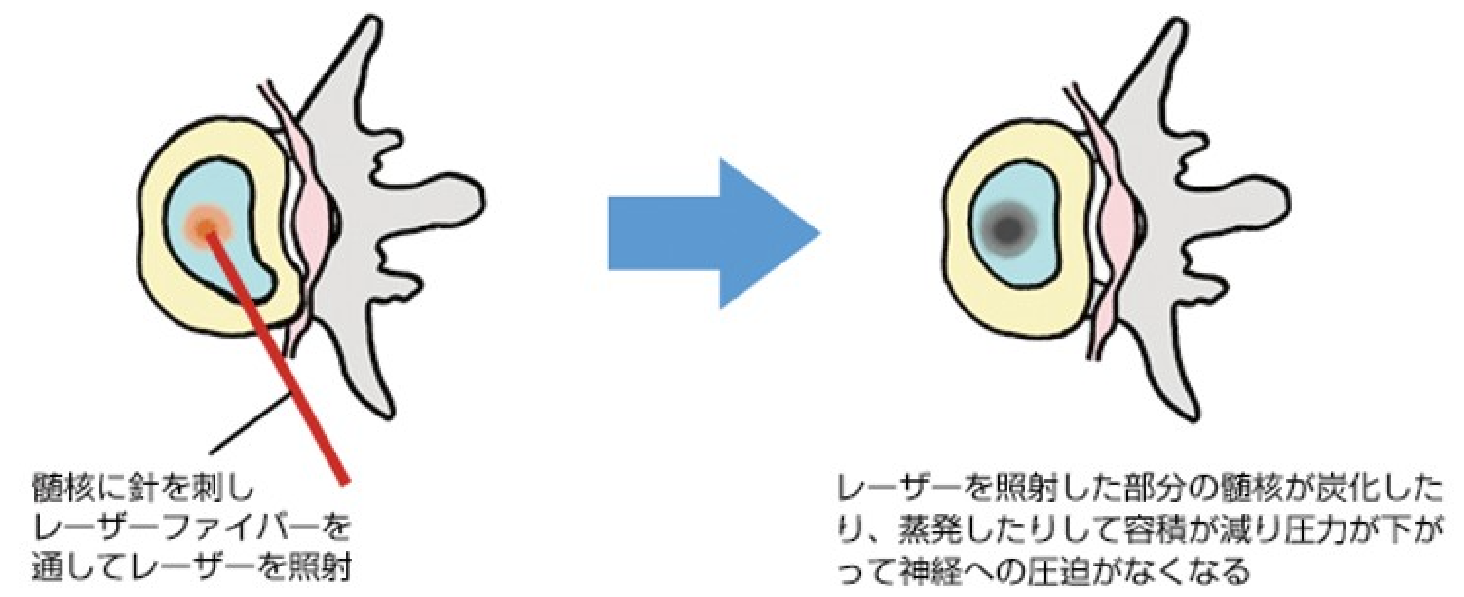
#4 椎間板ヘルニアに対するレーザー治療
(自由診療 適応:腰椎椎間板ヘルニア)
腰椎椎間板ヘルニアのレーザー治療(PLDD)は、局所麻酔下に患部を穿刺し半日程度の日帰りが可能な治療法です。海外ではレーザー照射による神経根への減圧が直接観察できないこと等から、椎間板のレーザー治療が普及している国はありません。しかし著効例の報告もあり、入院を必要としないため我が国では根強い人気があります。レーザー照射による椎間板内圧の減少、また疼痛の原因となっている化学因子を減少させて効果を出していると考えられていますが、その使用には慎重な適応検討が求められます。当院では長年レーザー治療を評価検討してきた医師による慎重な適応検討ののち、PLDDを施行しています。
適応症は腰椎椎間板ヘルニア、椎間板性腰痛、椎間関節炎による腰痛症があります。
【業績】
①Koichi Iwatsuki et al.
Percutaneous Diode Laser Irradiation for Lumbar Discogenic Pain: A Clinical Study.
Photomedicine and Laser Surgery Jul;29(7):459-63. 2011 doi: 10.1089/pho.2010.2861.
②Koichi Iwatsuki et al.
Percutaneous Laser Disc Decompression for Lumbar Disc Hernia: Indications Based on
Lasegue’s Sign. Photomedicine and Laser Surgery Volume 25, Number 1,40-44, 2007
③Koichi Iwatsuki et al.
Alternative Denervation Using Laser Irradiationin Lumbar Facet Syndrome.
Lasers in Surgery and Medicine 39(1):225-228, 2007
④Koichi Iwatsuki et al.
The effect of laser irradiation for nucleus pulposus: an experimental study.
Neurological Research 27(3): 319-323, 2005
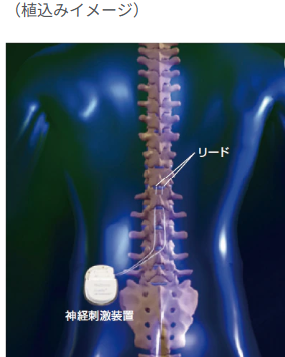
3.難治性疼痛に対する脊髄刺激療法
(適応:難治性疼痛、帯状疱疹後神経障害性疼痛)
脊椎手術後における上下肢の神経障害性疼痛、帯状疱疹などの末梢神経障害性疼痛、末梢血管障害などによる疼痛に対して、内服治療やブロック療法とは異なる手法での疼痛緩和を目的とした新しい治療法です。
4.診療対象となる主な疾患
成人脊柱変形 (首下がり症、腰曲がり症)
腰部脊柱管狭窄症
腰椎椎間板ヘルニア
頸椎椎間板ヘルニア
後縦靭帯骨化症
黄色靭帯骨化症
難治性疼痛
脊髄腫瘍
脊髄損傷
脳腫瘍














